Chirurgie ambulatoire : en plein développement malgré des fortes disparités départementales
Encouragée par les pouvoirs publics et facilitée par les avancées technologiques, la pratique de la chirurgie ambulatoire – également appelée « hospitalisation de jour sans nuitée » – progresse : le taux de chirurgie ambulatoire est ainsi passé de 38 % en 2008 à 54 % en 2016. L'analyse d'impact des incitations tarifaires et de la procédure de mise sous accord préalable introduites à partir de 2009 montre que pour de nombreuses pathologies visées, les hôpitaux publics ont augmenté la prise en charge en ambulatoire à la suite des mesures. La chirurgie ambulatoire qui progresse ayant passé de 38 % en 2008 à 54 % en 2016 (chiffres ATIH) et représente en 2016 plus de 6.3 millions de séjours. En 2017, un peu moins des deux tiers des séjours de chirurgie ambulatoire sont réalisés dans les cliniques privées.
Prise en charge ambulatoire : un objectif de santé publique depuis 10 ans !
Selon un communiqué de la DREES le point de vue du patient en matière de chirurgie ambulatoire permet de réduire l'exposition aux infections nosocomiales et conduit à une plus grande satisfaction. Du point de vue des régulateurs, elle permet de mieux maîtriser les coûts par rapport à l'hospitalisation complète. C'est pourquoi son développement est devenu un axe important des politiques publiques de santé. La mise en place d'une tarification unique d'abord pour quelques pathologies en 2009 s'est généralisée en 2014. Avec cette politique, le tarif pour une opération en chirurgie ambulatoire devient identique à celui d'une opération en hospitalisation complète.
Dans le même temps, l'Assurance Maladie a mis en place à partir de 2008 des mesures contraignantes avec la mise sous accord préalable (MSAP) sur des actes pratiqués avec hospitalisation complète par certains hôpitaux. En d'autres termes, les établissements visés par une MSAP doivent, pour ces actes, justifier auprès de l'Assurance maladie de leur prise en charge en hospitalisation complète plutôt qu'en chirurgie ambulatoire.
Une politique tarifaire unique plus marqué dans le secteur public…
Pour de nombreuses pathologies visées (hernies, biopsies...), les hôpitaux publics ont augmenté la pratique de la chirurgie ambulatoire en réaction à la politique incitative de tarif unique. L'effet positif est notable lorsque cette politique a été appliquée en 2009, qu'elle ait été accompagnée ou non d'une mise sous accord préalable. Le constat est différent dans le secteur privé pour lequel les effets de la politique du tarif unique sont moins visibles. Seuls quelques groupes de pathologies ont initialement vu leur taux de chirurgie ambulatoire augmenter du fait de la politique (hernies, intervention réparatrice sur la bouche, intervention pour stérilité), groupes pour lesquels le tarif unique était accompagné, le plus souvent, de la mesure de mise sous accord préalable.
Par ailleurs, une forte augmentation du taux de chirurgie ambulatoire est observée pour les pathologies initialement exposées uniquement à la politique de mise sous accord préalable (arthroscopies, intervention sur le cristallin). Cette augmentation a plus souvent été constatée dans le secteur public que dans le secteur privé. Enfin, lors des extensions des deux politiques à partir de 2012, il n'y a presque plus d'effets observés. Du fait de la méthodologie adoptée, cette absence d'effets peut notamment s'expliquer si les politiques mises en place dès 2009 ont induit un essor de la prise en charge en ambulatoire au-delà des seules pathologies initialement visées.
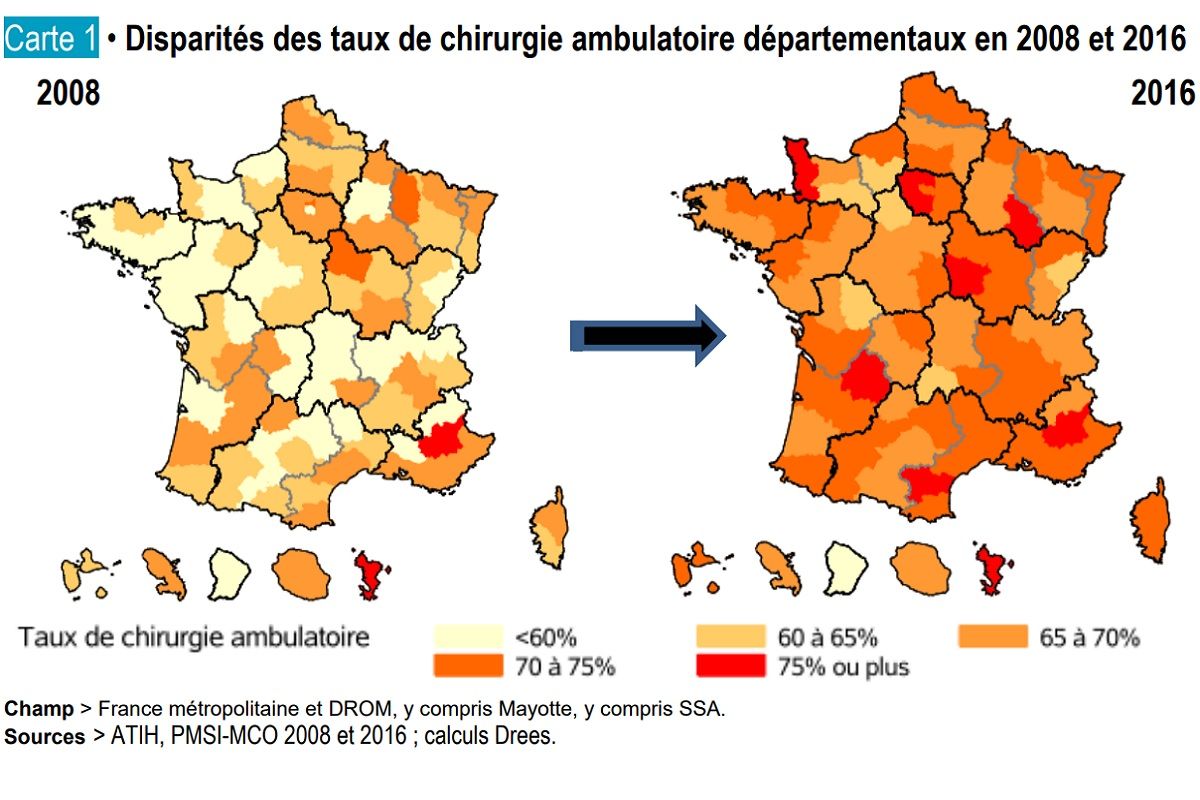
Une progression de la chirurgie ambulatoire dans les départements entre 2008 et 2016
Tous les départements ont vu leur taux de chirurgie ambulatoire progresser entre 2008 et 2016. Les disparités départementales de chirurgie ambulatoire se sont réduites au cours de cette période. Les écarts observés par rapport à la moyenne nationale ont diminué de 40 %.
moyenne nationale ont diminué de 40 %.
Toutefois des disparités subsistent selon le type d'intervention chirurgicale. Le potentiel de développement de la chirurgie ambulatoire paraît faible pour deux catégories d'interventions : celles dont le taux d'ambulatoire est déjà très élevé (cataracte, chirurgies de la main ou du poignet) et celles pour lesquelles la pratique ambulatoire est peu adaptée, du fait de la complexité des cas et du petit nombre de séjours concernés (chirurgies du rachis ou de la thyroïde).
Pour les autres groupements de pathologies dont les taux d'ambulatoire sont très inégaux selon les départements, il existe un potentiel d'ambulatoire comme par exemple pour les chirurgies transurétrales ou celles de la cheville ou du pied.
Age et l’éloignement des patients facteur important sur la pratique de la chirurgie ambulatoire
Plusieurs déterminants influencent le recours à une chirurgie ambulatoire plutôt qu'une hospitalisation complète. La chirurgie ambulatoire est moins fréquente pour les patients plus âgés ou poly-pathologiques. Le degré de complexité des interventions influence aussi ce mode de prise en charge. La proximité du lieu d'hospitalisation est aussi un facteur en faveur d'une plus grande prise en charge en ambulatoire. Des caractéristiques liées directement aux établissements, comme leur taille, jouent aussi un rôle : les petites structures prennent en charge davantage en ambulatoire. En revanche, l'offre de médecine de ville ne semble pas avoir d'impact sur la pratique ambulatoire.
Le développement de la chirurgie ambulatoire passerait donc aussi par une meilleure articulation entre la médecine de ville et l'hôpital.
La Rédaction
Sources : DREES
Pour plus d’information : État des lieux des pratiques de chirurgie ambulatoire en 2016 » Par Ingrid Lefebvre-Hoang (DREES), Engin Yilmaz (DREES), Les Dossiers de la DREES n°41
Publication : 03/09/2019
Adhérez à l'association
Articles en relation

Aide sociale : Hausse continue des dépenses pour les départements destinés aux personnes âgées et handicapées
En 2023, les départements ont consacré 19,1 Mds€ à l’aide sociale destinée aux personnes âgées et handicapées, selon la DREES dans son dernier panorama quelle vient de publier réalisé en collaboration avec l'INSERM "L’aide sociale aux personnes âgées ou handicapées perte d'autonomie". Des chiffres issus des départements. Derrière cette progression se dessinent des réalités contrastées : vieillissement de la population, montée en charge de la prestation de compensation du handicap et persistance de fortes inégalités de niveau de vie. Le Handicap dont les chiffres progresse comme l’avait rappelé la DREES en 2023 dans un panorama.

1,7 Mds€ de médicament gaspillé chaque année au fond de la boite a pharmacie des Français : Un triple enjeu !
Dans un rapport «Le bon usage des produits de santé », la Cour des comptes met en lumière l’ampleur des pertes et des risques liés au mauvais usage des médicaments et dispositifs médicaux. Une perte représentant en 2023, pour une valeur estimée de 561 M€ à 1,7 Mds€. Elle appelle à des mesures fortes pour améliorer la sécurité des patients, réduire les dépenses et limiter l’impact environnemental. Chaque année en France ce sont 8 500 tonnes de médicaments qui doivent être détruits.

Plus exposés, plus fragiles, les jeunes enfants des ménages modestes plus affectés par la pollution de l'air
La Direction de la recherche, des études, de l'évaluation et des statistiques (DREES) . Au-delà des différences d'exposition, qui sont en défaveur à la fois des jeunes enfants des ménages les plus aisés et des ménages les plus modestes, il existe de fortes disparités de vulnérabilité vis-à-vis de la pollution de l'air. Une situation qui représente un problème réelle de santé publique. Selon l'Organisation mondiale de la santé, plus de 90% des enfants dans le monde respirent un air pollué qui met en danger leur développement et leur survie.

Les français vont vivre plus longtemps après 65 ans, "sans incapacité" entre 10 et 12 ans, selon une étude
Les Français vivent plus longtemps après 65 ans sans incapacités, . Après avoir augmenté de 1 an et 9 mois pour les femmes et de 1 an et 6 mois pour les hommes entre 2008 et 2022. L'indicateur avait reculé en 2020, dans le contexte de la crise sanitaire du coronavirus, puis il a augmenté fortement en 2021. Une augmentation confirmé en 2022, ainsi à une femme à 65 ans, peut espérer vivre encore 11,8 ans sans être limitée dans les activités de la vie quotidienne par un handicap ou une maladie et un homme 10,2 ans, selon une étude de la Drees.

Grandes causes de décès en France en 2021 : une année encore fortement marquée par le Covid-19
Alors que les fêtes de fin d’années approchent, le Covid-19 a confirmé sa progression à travers l'Hexagone. Dans une étude réalisé par la DREES et l’INSERM en 2021 le nombre total de décès est de 660 168, inférieur à celui de 2020 (667 497 décès), mais il demeure nettement supérieur à celui des années précédentes même en tenant compte du vieillissement de la population. Confirmant que le virus continue a rester un danger véritables pour notamment les personnes vulnérable. D’où l’importance de la vaccination et ceux notamment dans la perspective des rassemblements familiaux de fin d’année, il s’avère "primordial" que chacun "continue d’adopter les gestes barrières", prône notamment Santé Publique France.

Évaluation d’efficacité de VigilanS de 2015 à 2017, dispositif de prévention de la réitération suicidaire
A l’occasion de la journée mondiale du suicide (v. Article) qui aura lieu le 10 septembre prochain sous le thème « Le suicide peut être évité ». Un sujet demeure au lendemain de crise du Covid 19. Une cause dont les plus jeunes ne sont pas épargné, mais aussi la crise sanitaire du Covid 19 dont les impacts sont aujourd’hui démontrés sans pourtant avoir été un facteur d’augmentation. 1 de prévention du suicide, néanmoins celui ne met en avant que la période 2015 à 2017. Donc avant la crise sanitaire du covid 19.
